زگیل تناسلی که توسط ویروس پاپیلومای انسانی (HPV) ایجاد میشود، شایعترین عفونت مقاربتی (STI) در سراسر جهان است. شیوع بالای این ویروس و ارتباط آن با انواع سرطانها، باعث شده است که عباراتی مانند علائم زگیل تناسلی، درمان قطعی زگیل تناسلی، واکسن زگیل تناسلی و انواع HPV به جستجوهای پر تکرار تبدیل شوند.
بسیاری از مردم با دیدن یک ضایعه پوستی کوچک دچار اضطراب میشوند و به دنبال پاسخ این سؤال حیاتی هستند که آیا زگیل تناسلی دارند و آیا این ضایعه خطرناک است؟ و آیا HPV قابل درمان است؟ واقعیت این است که درک صحیح از این ویروس و روشهای پیشگیری، میتواند زندگی افراد را به طور چشمگیری تغییر دهد. این مقاله جامع به طور کامل به تشریح ویروس HPV، نحوه انتقال، علائم، روشهای دقیق تشخیصی و تمامی گزینههای درمانی موجود برای زگیل تناسلی میپردازد تا به شما در یک تصمیمگیری آگاهانه برای حفظ سلامت جنسی کمک کند.
زگیل تناسلی و ویروس پاپیلومای انسانی (HPV) چیست؟
ویروس پاپیلومای انسانی (Human Papillomavirus – HPV) گروهی از بیش از ۲۰۰ نوع ویروس مرتبط است که برخی از آنها میتوانند منجر به عفونت در پوست و غشاهای مخاطی شوند. زگیل تناسلی در واقع تظاهر بالینی و قابل مشاهده ی ابتلا با یک یا چند نوع خاص از این ویروس است.
ویروس HPV براساس اینکه احتمال تبدیل شدن آن به انواع سرطان ناحیه تناسلی یا حتی سروگردن چقدر باشد به دو نوع کم خطر و پر خطر تقسیم می شود و برخی منابع آن را به سه نوع کم خطر، با خطر متوسط و درنهایت پرخطر تقسیم بندی می کنند. ابتلا به انواع پرخطر مساوی با بدخیمی و سرطان نیست و در واقع، خیلی از موارد پرخطر به بدخیمی تبدیل نمی شوند. در ادامه به انواع ویروس HPV می پردازیم.
-انواع کمخطر (Low-Risk HPV): این انواع، به ویژه تیپهای ۶ و ۱۱، مسئول ایجاد زگیل تناسلی هستند که به صورت ضایعات گوشتی، کوچک، شبیه گل کلم، گنبدی و کوچک یا مسطح در ناحیه تناسلی، مقعد و گاهی گلو ظاهر میشوند. این ضایعات معمولاً خطر ابتلا به سرطان ندارند.
-انواع پرخطر (High-Risk HPV): این انواع، به ویژه تیپهای ۱۶ و ۱۸، معمولاً باعث ایجاد زگیلهای قابل مشاهده نمیشوند، اما میتوانند منجر به تغییرات پیش سرطانی و در نهایت سرطانهایی مانند سرطان دهانه رحم، سرطان مقعد، سرطان واژن، و سرطانهای دهان و گلو شوند. اینجاست که اهمیت واکسیناسیون HPV مشخص میشود.
تشخیص زگیل از روی تصویر
حداکثر ۵ تصویر (هر فایل تا ۱۰ مگابایت)
لطفاً شماره موبایل خود را وارد کنید
کد ۶ رقمی ارسال شده را وارد نمایید
تصاویر شما با موفقیت ارسال شد. نتیجه بررسی به زودی اطلاعرسانی میشود.
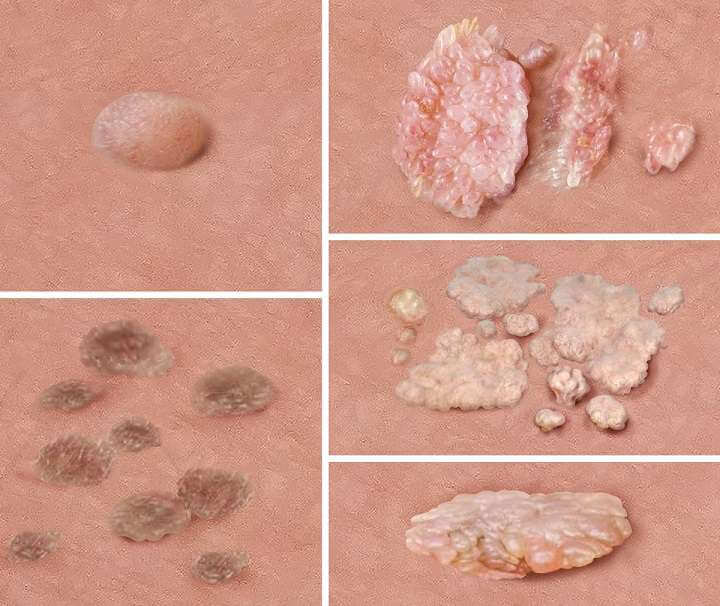
زگیل تناسلی چه شکلی هستند؟
زگیل تناسلی معمولاً به صورت ضایعات پوستی کوچک، گوشتی و برجسته ظاهر میشود که ممکن است نرم یا خشن باشند. ظاهر این زگیلها میتواند بسیار متفاوت باشد، که این امر تشخیص آن را برای افراد عادی دشوار میسازد. رنگ آنها نیز میتواند از همرنگ پوست اطراف تا صورتی، قهوهای روشن یا کمی مایل به خاکستری متغیر باشد.
علائم زگیل تناسلی و نحوه تشخیص آن:
نکته مهم: بزرگترین چالش در مورد HPV این است که اغلب افراد آلوده، هیچگونه علامتی ندارند و میتوانند بدون آگاهی از وضعیت خود، ویروس را به دیگران منتقل کنند.
۱. علائم بالینی (قابل مشاهده)
-ظاهر ضایعات: زگیل تناسلی معمولاً به صورت برجستگیهای کوچک، نرم و گوشتی ظاهر میشود که میتواند صورتی، قهوهای یا همرنگ پوست باشد. این ضایعات ممکن است منفرد، یا به شکل خوشهای (شبیه گل کلم) ظاهر شوند.
-محل بروز: در زنان: واژن، دهانه رحم، فرج، اطراف مقعد و کشاله ران. در مردان: آلت تناسلی، کیسه بیضه، کشاله ران، پرینه (لای پا حد فاصل مقعد با ریشه کیسه بیضه) و اطراف مقعد.
-علائم همراه: این زگیلها غالبا بدون درد و دیگر علائم هستند، اما بندرت ممکن است باعث خارش، سوزش، یا خونریزی خفیف شوند.
تشخیص قطعی زگیل تناسلی با معاینه توسط پزشک متخصص (متخصص اورولوژی، پوست یا زنان) انجام می شود. با این حال، توجه به علائم بالینی و انجام تستهای تشخیصی، میتواند به فرد کمک کند تا به موقع برای درمان اقدام کند.
۲- معاینه چشمی توسط متخصص
در بسیاری از موارد، پزشک می تواند با معاینه دقیق ناحیه تناسلی، مقعد و دهان میتواند زگیل تناسلی را براساس ظاهر مشخص گل کلمی یا برجستگیهای گوشتی گنبدی شکل تشخیص دهد.
۳- استفاده از اسید استیک (Acetic Acid)
پزشک ممکن است برای شناسایی زگیلهای ریز و مسطحی که با چشم دیده نمیشوند، یک محلول ضعیف اسید استیک را روی ناحیه مشکوک اعمال کند. مناطق آلوده به HPV در اثر واکنش با اسید، سفیدرنگ میشوند. البته این تست دقیق نیست و مثبت و منفی کاذب قابل توجهی دارد لذا بصورت معمول در بالین بکار نمی رود و توصیه نمی شود.

۴- تست پاپ اسمیر و کولپوسکوپی (برای زنان):
پاپ اسمیر به طور خاص برای غربالگری تغییرات سلولی در دهانه رحم انجام میشوند. تغییرات پیش سرطانی ناشی از انواع پرخطر از این طریق قابل تشخیص هستند. در صورت مشاهده سلولهای غیرطبیعی، کولپوسکوپی (بررسی دهانه رحم با بزرگنمایی و در صورت نیاز نمونهبرداری از بافت دهانه رحم) انجام میشود
۵- تست HPV (HPV DNA Testing)
این آزمایش برای شناسایی وجود DNA ویروس HPV و تعیین انواع پرخطر (مانند تیپ ۱۶ و ۱۸) در دهانه رحم زنان انجام میشود. اگرچه این تست وجود زگیل را تأیید نمیکند، اما حضور ویروس پرخطر را مشخص میکند که مهمتر از زگیلهای قابل مشاهده است.
۶- بیوپسی (نمونهبرداری)
اگر ضایعه مشکوک به نظر برسد یا به درمانهای معمول پاسخ ندهد، پزشک نمونه کوچکی از بافت را برمیدارد و برای بررسی زیر میکروسکوپ (بیوپسی) به آزمایشگاه میفرستد. این کار تعیین می کند که آیا تغییرات پیش بدخیمی اتفاق افتاده است یا خیر و اینکه این تغییرات در چه گروهی قرار می گیرند؟ این پیش بدخیمی ها بصورت واژه های زیر بیان می شوند:
CIN1,CIN2,CIN3
انواع زگیلهای تناسلی (Genital warts)
زگیلهای تناسلی همگی ناشی از ویروس HPV هستند، اما به دلیل تفاوت در شکل ظاهری و میزان خطر، به روشهای مختلفی طبقهبندی میشوند:
-زگیلهای مسطح (Flat Warts)
این نوع ضایعات که اغلب در دهانه رحم یا روی تنه آلت تناسلی ایجاد میشوند، به سختی قابل مشاهدهاند. این زگیلها میتوانند ناشی از تیپهای پرخطر HPV باشند و اهمیت غربالگری منظم در زنان (پاپ اسمیر) را دو چندان میکنند. در مردان ضایعات بدخیم پرخطر بصورت زگیل های مسطح، مشکی و کمی مخممی بروز می کنند که غالبا برجستگی خیلی کمی دارند و بدلیل عدم تشخیص به موقع خیلی از بیماران آن را بعنوان خال تصور می کنند و سال ها با خودشان حمل می کنند و این باعث انتشار در ناحیه تناسلی خودشان و انتقال به پارتنر می شود.
-ظاهر گل کلمی (Cauliflower-like)
شایعترین شکل زگیل تناسلی، برجستگیهای خوشهای کوچک، شبیه به تکههای ریز گل کلم است که روی هم انباشته شدهاند.
-برجستگیهای کوچک و منفرد
ممکن است تنها به صورت چند برآمدگی بسیار ریز، صاف یا نوکتیز و گنبدی در ناحیه تناسلی ظاهر شوند. این ضایعات اغلب بدون درد هستند، اما ممکن است باعث خارش، سوزش، ترشح یا خونریزی خفیف در حین رابطه جنسی شوند.

محلهای شایع بروز زگیل تناسلی:
زگیل تناسلی در هر نقطهای که در حین تماس جنسی با ویروس در تماس باشد، میتواند ایجاد شود.
▪️در زنان: لبهای خارجی و داخلی واژن (فرج)، داخل واژن، دهانه رحم و ناحیه اطراف مقعد
▪️در مردان: نوک یا بدنه آلت تناسلی، کیسه بیضه، ناحیه کشاله ران و اطراف مقعد
▪️مشترک: دهان، لبها، زبان، گلو (اگر تماس دهانی-تناسلی رخ داده باشد) و کشاله ران
انتقال زگیل تناسلی:
انتقال زگیل تناسلی به روش های زیر است:
-انتقال از طریق تماس جنسی: انتقال زگیل تناسلی عمدتاً از طریق تماس مالشی پوست به پوست یا مخاط به مخاط در طول رابطه جنسی واژینال، مقعدی یا دهانی رخ میدهد.
-عدم نیاز به دخول کامل: برای انتقال HPV و ایجاد زگیل تناسلی، نیازی به دخول کامل نیست. تماس مالشی ناحیه تناسلی با ضایعه یا حتی پوست آلوده فرد دیگر کافی است.
-دوره نهفتگی طولانی: زمان بین آلوده شدن به ویروس تا ظهور زگیلها (دوره نهفتگی) میتواند بسیار طولانی باشد، معمولاً از چند هفته تا چند سال. این امر ردیابی شریک آلوده را بسیار دشوار میسازد.
-عدم تأثیر صد در صدی کاندوم: اگرچه کاندوم میتواند خطر را کاهش دهد و در واقع نواحی که کاندوم می پوشاند در مقابل ابتلای به زگیل محافظت می شوند ولی دیگر نواحی یعنی ریشه آلت، ناحیه شرمگاهی یا همان ناحیه رویش مو و عانه و کیسه های بیضه هنوز در تماس با بدن پارتنر و در نتیجه ابتلای به بیماری هستن. ولی در کل کاندوم تا ۷۰ درصد میزان ابتلا را کاهش می دهد، اما از آنجا که ویروس میتواند در پوست اطراف ناحیه پوشیده نشده نیز وجود داشته باشد، محافظت کاملی ارائه نمیدهد.
مسیرهای درمانی زگیل تناسلی: آیا درمان قطعی وجود دارد؟
یکی از مهمترین سؤالات، درمان قطعی زگیل تناسلی است. باید تأکید کرد که در حال حاضر، هیچ درمانی برای ریشهکن کردن کامل خود ویروس HPV از بدن وجود ندارد. درمانها صرفاً بر حذف ضایعات قابل مشاهده (زگیلها) متمرکز هستند. پس از حذف زگیل، ویروس ممکن است همچنان در سلولهای پوست باقی بماند و امکان عود وجود دارد.
لذا برای اینکه از انتشار ویروس جلوگیر کنیم بایستی از کارهای مالشی که باعث انتشار ویروس در خود فرد مبتلا می شود پرهیز کرد همانند تیغ، مواد موبر، حوله، لیف و در نهایت خاراندن و سکس بدون پوشش باعث گسترش زگیل ها می شود. پرهیز از دخانیات و تقویت سیستم ایمنی بدن نیز در دفع ویروس نقش دارد.

۱. درمانهای موضعی (Topical Treatments)
این روشها توسط بیمار در منزل یا توسط پزشک در مطب انجام میشوند و برای ضایعات کوچک و محدود مناسب هستند:
-پودوفیلوکس (Podofilox): این دارو توسط بیمار، مستقیماً روی زگیلها اعمال میشود و باعث تخریب بافت زگیل میشود ولی فعلا در ایران موجود نمی باشد.
-ایمیکوئیمود (Imiquimod): یک کرم تقویتکننده سیستم ایمنی است که باعث تحریک بدن برای مبارزه با ویروس و تخریب زگیلها میشود. این روش معمولاً برای درمان خانگی تجویز میشود.
-تریکلرواستیک اسید (TCA): این یک اسید شیمیایی قوی است که توسط پزشک، به صورت مستقیم روی زگیلها اعمال میشود و باعث سوزاندن شیمیایی ضایعه میشود.
۲. درمانهای تخریبی (Ablative Treatments)
این روشها برای زگیلهای بزرگتر، متعدد، یا مقاوم به درمانهای موضعی توسط پزشک در مطب یا کلینیک انجام میشوند:
-کرایوتراپی یا فریز کردن
در این روش، پزشک با استفاده از نیتروژن مایع فوقسرد، زگیلها را منجمد کرده و باعث از بین رفتن و ریزش بافت زگیل میشود. این روش معمولاً در چند جلسه انجام میشود.
-الکتروکوتر (سوزاندن با برق)
در این تکنیک، با استفاده از جریان الکتریکی و گرما، بافت زگیل سوزانده شده و از بین میرود. این روش تحت بیحسی موضعی انجام میشود.
-جراحی لیزر
برای زگیلهای گسترده، بزرگ، یا ضایعات ابتدای مجرایادراری یا اطراف مقعد، از لیزر دیاکسید کربن (CO2) برای تبخیر و تخریب بافت زگیل استفاده میشود. این روش دقت بالایی دارد و معمولاً تحت بیحسی موضعی یا عمومی انجام میشود. این روش در یک جلسه انجام میشود و نیاز به تکرار ندارد و زگیل ها همان لحظه نابود می شوند.
-جراحی حذف (Excision):
در موارد نادر به ویژه برای زگیلهای بزرگ و مقاوم، ممکن است جراح با استفاده از چاقوی جراحی، ضایعه را به طور کامل برداشته و بخیه بزند.
عود زگیل تناسلی و مدیریت آن
عود زگیل تناسلی یک مسئله رایج است. حتی پس از حذف موفقیتآمیز ضایعات، ویروس HPV میتواند در سلولهای پوست اطراف باقی بماند و باعث ایجاد زگیلهای جدید شود.

-دوره عود: عود میتواند ظرف چند هفته تا چند ماه پس از درمان رخ دهد، به خصوص در شش ماه اول.
-دلایل عود: سیستم ایمنی ضعیف، سیگار کشیدن، و نوع تیپ ویروس میتوانند بر احتمال عود تأثیر بگذارند.
-مدیریت: در صورت عود، از همان روشهای درمانی اولیه میتوان استفاده کرد. مهمترین راه برای کاهش عود، تقویت سیستم ایمنی، پرهیز از دخانیات، پرهیز از اقدامات مالشی است که پیش تر توضیح داده شد و در نهایت واکسیناسیون است که حتی در افراد مبتلا نیز میتواند به مقابله بدن کمک کند.
واکسن HPV: قویترین راهکار پیشگیری از زگیل تناسلی و سرطان
واکسن HPV مؤثرترین و قدرتمندترین ابزار برای پیشگیری اولیه از ابتلا به عفونتهای پرخطر و کمخطر HPV است و به همین دلیل، شدیداً مورد تأکید سازمانهای بهداشتی جهانی قرار دارد.
۱. انواع واکسن و پوشش دهی
-واکسن گارداسیل ۹ (Gardasil 9): این واکسن، که در حال حاضر رایجترین نوع در بسیاری از کشورها است، از ابتلا به ۹ تیپ شایع HPV جلوگیری میکند: تیپهای کم خطر ۶ و ۱۱ (مسئول بیش از ۹۰٪ زگیلهای تناسلی) و تیپهای پرخطر ۱۶، ۱۸، ۳۱، ۳۳، ۴۵، ۵۲ و ۵۸ (مسئول بیش از ۹۰٪ سرطانهای مرتبط با HPV).
-واکسن گارداسیل ۴: از ابتلا به چهار تیپ ۶، ۱۱، ۱۶ و ۱۸ محافظت میکند.
۲. زمانبندی و گروههای هدف
-سن ایدهآل: بهترین زمان برای تزریق واکسن HPV قبل از شروع فعالیت جنسی و مواجهه با ویروس است. سن توصیه شده معمولاً ۹ تا ۱۴ سالگی است. در این سنین، واکسن در دو دوز تزریق میشود.
-جوانان و بزرگسالان: واکسیناسیون برای افراد تا سن ۲۶ سالگی نیز توصیه میشود. برای افراد بالای ۱۴ سال، واکسن در سه دوز تزریق میشود.
-افراد بالای ۲۶ سال: در برخی موارد خاص و با صلاحدید پزشک، واکسیناسیون تا سن ۴۵ سالگی نیز میتواند مزایایی داشته باشد، به خصوص اگر فرد هنوز در معرض خطر ابتلا به تیپهایی باشد که واکسن از آنها محافظت میکند.
ارتباط HPV و سرطان: خطرات پنهان ویروس
بزرگترین دغدغه در مورد HPV، توانایی انواع پرخطر آن در ایجاد سرطان است.
-سرطان دهانه رحم: HPV عامل اصلی تقریباً تمامی موارد سرطان دهانه رحم است. تیپهای ۱۶ و ۱۸ شایعترین علل هستند. غربالگری منظم (پاپ اسمیر و تست HPV) کلید تشخیص زودهنگام تغییرات پیشسرطانی است.
-سرطان مقعد: HPV همچنین عامل اصلی اکثر موارد سرطان مقعد در زنان و مردان است.
-سایر سرطانها: این ویروس در ایجاد سرطان واژن، فرج، آلت تناسلی و همچنین برخی سرطانهای دهان و گلو نقش دارد.
نکته حیاتی: زگیل تناسلی (ناشی از تیپهای ۶ و ۱۱) معمولاً سرطانی نمیشود، اما وجود آن نشاندهنده مواجهه با ویروس است و فرد را ملزم به غربالگری دقیقتر برای انواع پرخطر میکند.
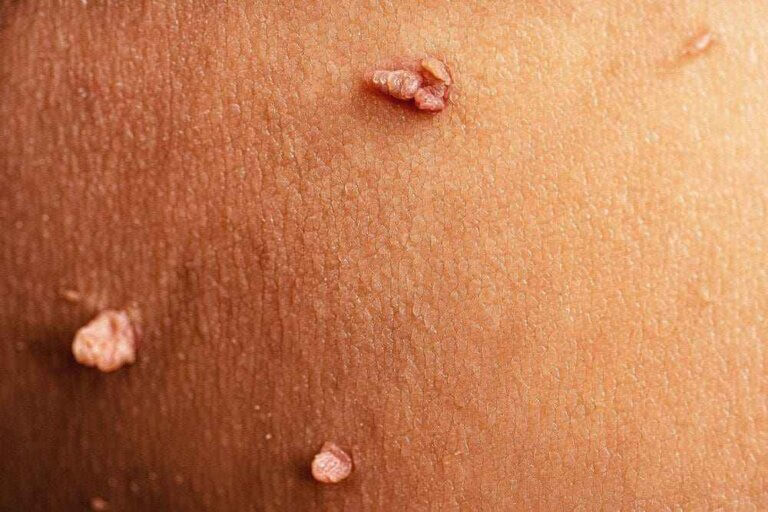
پیشگیری از زگیل تناسلی: فراتر از واکسیناسیون
در کنار واکسن HPV که پیشگیری اولیه است، رعایت نکات زیر برای کاهش خطر ابتلا ضروری است:
-استفاده صحیح از کاندوم: استفاده مداوم و صحیح از کاندوم در طول هر نوع رابطه جنسی، اگرچه خطر را به صفر نمیرساند، اما به طور قابل توجهی احتمال انتقال زگیل تناسلی و سایر عفونتهای مقاربتی را کاهش میدهد.
-غربالگری منظم: زنان باید طبق دستور پزشک، به طور منظم تست پاپ اسمیر و تست HPV را انجام دهند. تشخیص زودهنگام تغییرات پیشسرطانی (دیسپلازی) امکان درمان قطعی را فراهم میکند.
-تعداد شرکای جنسی: هرچه تعداد شرکای جنسی فرد بیشتر باشد، خطر مواجهه با ویروس و ابتلا به زگیل تناسلی افزایش مییابد. رابطه تکهمسری با شریکی که آلوده نیست، امنترین روش است.
بیماریهای مشابه با زگیلهای تناسلی کدامند؟
بیماریهای متعددی میتوانند در ناحیه تناسلی ضایعاتی ایجاد کنند که از نظر ظاهری شبیه زگیل تناسلی باشند. افتراق دقیق این بیماریها از HPV توسط پزشک متخصص ضروری است:
-مولوسکوم کونتاژیوزوم (Molluscum Contagiosum):
مولوسکوم تناسلی یک عفونت ویروسی دیگر است که ضایعاتی کوچک، گنبدی شکل و براق ایجاد میکند که اغلب دارای یک فرورفتگی کوچک در مرکز خود هستند. این بیماری نیز میتواند از طریق تماس پوستی-پوستی یا جنسی منتقل شود.
-پاپولهای مرواریدی آلت تناسلی (PPP) و ضایعات مشابه در زنان:
پاپولهای مرواریدی آلت تناسلی، ساختارهای طبیعی هستند و نباید با زگیل تناسلی اشتباه گرفته شوند.
-سیفیلیس ثانویه (Secondary Syphilis):
نوعی زخم به نام کوندیلوم لاتا (Condyloma Lata) در مرحله ثانویه بیماری سیفیلیس ایجاد میشود که از نظر ظاهری شباهت زیادی به زگیلهای تناسلی دارد، اما بسیار مسریتر بوده و درمان آن کاملاً متفاوت است. تشخیص آن با آزمایش خون سیفیلیس تأیید میشود.
-ضایعات ناشی از تبخال تناسلی (Genital Herpes):
تبخال تناسلی معمولاً به صورت تاولهای کوچک و دردناک ظاهر میشود که پاره شده و زخمهای بازی را ایجاد میکنند. در مراحل اولیه ممکن است با زگیل تناسلی اشتباه گرفته شوند.
آیا زگیل در بارداری به جنین منتقل میشود؟
از مهمترین نگرانیهای زنان باردار، مبتلا شدن به زگیل تناسلی و تاثیر زگیل تناسلی بر بارداری است.
- خطر انتقال به جنین (عمودی): خطر انتقال HPV از مادر به جنین در حین زایمان وجود دارد، اما این خطر بسیار پایین است.
- تظاهر در نوزاد: در موارد نادر، اگر نوزاد حین زایمان طبیعی با ویروس تماس پیدا کند، ممکن است دچار پاپیلوماتوز حنجرهای عودکننده (Recurrent Respiratory Papillomatosis – RRP) شود که رشد زگیل در حنجره نوزاد است و وضعیت نادری اما جدی محسوب میشود.
- روش زایمان: در اغلب موارد، داشتن زگیل تناسلی در دوران بارداری، دلیل موجهی برای انجام زایمان سزارین نیست. پزشک تنها در صورتی زایمان سزارین را توصیه میکند که زگیلها بسیار بزرگ باشند و مجرای زایمان را مسدود کرده یا خطر خونریزی شدید داشته باشند.
- نکته مهم در بارداری: درمان زگیل تناسلی در دوران بارداری باید با احتیاط و با استفاده از روشهایی که برای جنین بیخطر هستند (مانند لیزرتراپی، کرایوتراپی یا اسید TCA) انجام شود. داروهای موضعی مانند پودوفیلوکس و ایمیکوئیمود معمولاً در بارداری ممنوع هستند.

از کجا بفهمیم زگیل تناسلی داریم یا جوش؟
یکی از نگرانیهای اصلی افراد، تشخیص افتراقی ضایعات پوستی ناحیه تناسلی است. ضایعات بسیاری وجود دارند که شبیه زگیل تناسلی به نظر میرسند، اما در واقع جوش، فولیکولیت یا ضایعات خوشخیم دیگر هستند.
-تفاوتهای کلیدی زگیل و جوش:
زگیل تناسلی: معمولاً گوشتی، همرنگ پوست یا کمی تیرهتر است، فاقد چرک یا سر سفید/سیاه است، حاشیه ملتهب و قرمز رنگ ندارد و با فشار تخلیه نمیشود. غالبا پایه دار و آویزان و متحرک نیست و اغلب به صورت خوشهای رشد میکند و پایدار است.
جوش و فولیکولیت: معمولاً قرمز، متورم و دارای التهاب هستند. اغلب دارای چرک یا مایع در مرکز خود هستند و در محل رشد موها (فولیکول) ایجاد میشوند و معمولاً ظرف چند روز یا چند هفته خود به خود بهبود مییابند و گاهی دردنک هستند بویژه اگر بزرگ شوند.
نکته مهم: هر گونه ضایعه جدید، پایدار، یا مشکوک در ناحیه تناسلی باید توسط پزشک بررسی شود. خود تشخیصی زگیل تناسلی توصیه نمیشود، زیرا ممکن است ضایعات خطرناک دیگر نادیده گرفته شوند.
جمعبندی:
زگیل تناسلی و عامل آن، ویروس HPV، یک موضوع سلامت عمومی است که نیاز به آگاهی گسترده دارد. در حالی که درمان قطعی برای ویروس HPV وجود ندارد و زگیلها میتوانند عود کنند، درمانهای موجود میتوانند ضایعات را به طور مؤثری از بین ببرند. مهمترین پیام این است: HPV یک بیماری قابل پیشگیری است.
با استفاده از واکسن HPV قبل از سن بلوغ، انجام غربالگریهای منظم برای زنان، و اتخاذ رفتارهای جنسی ایمن، میتوان به طور چشمگیری از ابتلا به این ویروس شایع و پیشگیری از عوارض جدی آن، به ویژه سرطان، جلوگیری کرد. مراجعه به پزشک متخصص و پیگیری دقیق وضعیت سلامتی، کلید آرامش و حفظ سلامت جنسی در برابر این ویروس است.
دکتر محمد جباری متخصص کلیه و مجاری ادراری، فوق تخصص ارولوژی ترمیمی
